EL COMPLEJO PULPO-DENTINARIO
La pulpa dental es un tejido conectivo que está situado en un ambiente único ya que se encuentra encerrada en una cámara rígida de dentina mineralizada. La composición y estructura de la pulpa son bastante diferentes de las de la dentina. Sin embargo, los dos tejidos están en relación íntima embriológica y funcionalmente; por ello son considerados como un complejo funcional indisociable, el complejo pulpo-dentinario.
El complejo pulpo-dentinario es un concepto importante para entender la patobiología de la dentina y de la pulpa. Durante el desarrollo, las células pulpares producen dentina, nervios, y vasos sanguíneos. Aunque la dentina y la pulpa tienen diferentes estructuras y composiciones, una vez formadas reaccionan frente al estímulo como una unidad funcional. La exposición de la dentina a través de la atrición, el trauma, o la caries produce reacciones pulpares profundas que tienden a reducir la permeabilidad dentinal y a estimular la formación de dentina adicional. Estas reacciones son llevadas a cabo con cambios en los fibroblastos, nervios, vasos sanguíneos, odontoblastos, leucocitos, y el sistema inmune.
La relación funcional entre la pulpa y la dentina se puede observar en varios aspectos:
El complejo pulpo-dentinario es un concepto importante para entender la patobiología de la dentina y de la pulpa. Durante el desarrollo, las células pulpares producen dentina, nervios, y vasos sanguíneos. Aunque la dentina y la pulpa tienen diferentes estructuras y composiciones, una vez formadas reaccionan frente al estímulo como una unidad funcional. La exposición de la dentina a través de la atrición, el trauma, o la caries produce reacciones pulpares profundas que tienden a reducir la permeabilidad dentinal y a estimular la formación de dentina adicional. Estas reacciones son llevadas a cabo con cambios en los fibroblastos, nervios, vasos sanguíneos, odontoblastos, leucocitos, y el sistema inmune.
La relación funcional entre la pulpa y la dentina se puede observar en varios aspectos:
- La pulpa es capaz de crear dentina fisiológicamente y en respuesta a un estímulo externo.
- La pulpa contiene nervios que aportan la sensibilidad dentinaria.
- El tejido conectivo pulpar es capaz de responder a lesiones dentinarias, sin ser estimulado directamente.
- La encapsulación de la pulpa dentro de la dentina crea un ambiente que influencia negativamente su potencial de defensa.
FACTORES QUE ALTERAN LA RESPUESTA INFLAMATORIA PULPAR
Aunque la pulpa dental comparte muchas propiedades con otros tejidos conectivos del organismo, su peculiar localización la dota de importantes características especiales.Cuando se lesiona la pulpa coronal se produce una inflamación. Como parte de esta reacción, habrá un aumento de la permeabilidad vascular y una filtración de líquidos hacia los tejidos circundantes. A diferencia de la mayoría de tejidos blandos, la pulpa carece de espacio para hincharse.
La pulpa dental dispone de una irrigación muy rica que, gracias al intercambio dinámico de líquidos entre los capilares y los tejidos, genera y mantiene una presión hidrostática extravascular en el interior de esta cámara rígida. La presión intrapulpar puede verse aumentada en una zona aislada de la pulpa y sobrepasar el umbral de las estructuras sensitivas periféricas de la zona; de esta manera se generaría el dolor.
La fuente principal de irrigación sanguínea de la pulpa se encuentra a una distancia considerable de la masa principal de tejido coronario. Además, en la pulpa dental no existe una circulación colateral eficaz que permita contrarrestar una irritación intensa, un fenómeno que es fundamental para la supervivencia de cualquier órgano (no pueden ser llevadas nutrición adicional ni defensas a la zona).
Debido a una serie de características y restricciones en su entorno, las lesiones pulpares son a menudo irreversibles y dolorosas:
- Un entorno bastante rígido.
- Un tejido conjuntivo elástico.
- Una circulación colateral ineficaz.
ETIOLOGÍA DE LA PATOLOGÍA PULPAR
Las causas de la patología pulpar pueden clasificarse en:1. Naturales:
a. Caries2. Yatrógenas (provocadas por el dentista)
b. Traumatismos (fractura, luxación, bruxismo...)
c. Atrición
d. Abrasión
e. Anomalías morfológicas dentales (diente invaginado, dens in dente...)
f. Envejecimiento
g. Idiopáticas (reabsorción interna...)
h. Enfermedades generales (hipofosfatemia hereditaria...)
a. Preparación de cavidades (calor, secado, exposición pulpar...)La reacción inflamatoria que se desencadena puede ser provocada de una forma directa, por un contacto directo de irritantes con la dentina expuesta (productos bacterianos, elementos de la dentina careada, productos químicos de alimentos...). También puede darse una reacción inmunitaria humoral o celular. En ambos casos se produce una liberación de mediadores químicos que inician la inflamación pulpar.
b. Colocación de materiales irritantes
c. Colocación de sustancias medicamentosas
d. Microfiltración
e. Movimientos ortodóncicos
f. Raspado periodontal
PATOLOGÍA PULPAR Y PERIAPICAL
Al ser imposible determinar el diagnóstico histológico de la pulpa, sin extraerla y examinarla, se ha desarrollado un sistema de clasificación clínica. Este sistema se basa en los síntomas del paciente y los resultados de las pruebas clínicas; y pretende ayudar al clínico a decidir el tratamiento.PATOLOGÍA PULPAR
Pulpa sana
El término pulpa sana se refiere a una pulpa vital, libre de enfermedades; puede presentar una gran variación en su estructura histológica según su edad y funciones. Es una pulpa asintomática que produce una respuesta de débil a moderada frente a estímulos térmicos, mecánicos y eléctricos. La respuesta cesa casi inmediatamente (1-2 segundos) cuando el estímulo desaparece. El diente y su aparato de sostén no tienen una respuesta dolorosa a la percusión o palpación. En las radiografías no existe evidencia de reabsorción radicular, y la lámina dura está intacta.Los dientes con calcificaciones pulpares, en ausencia de otros síntomas y signos adicionales, se consideran dentro de los límites normales.
Hipersensibilidad dentinaria
Un diente hipersensible es aquel que reacciona exageradamente a estímulos diversos a causa de dentina expuesta.
Clínica:
La hipersensibilidad dentinaria se caracteriza por un dolor agudo, breve y localizado inmediatamente después de actuar un estímulo. Presumiblemente el dolor de la dentina se debe al movimiento de líquidos dentro de los túbulos dentinarios (según la teoría hidrodinámica). Si la dentina está expuesta por abrasión, erosión, atrición, recesión gingival, tratamiento periodontal, o defectos anatómicos, la pulpa puede reaccionar con dolor agudo y bien localizado, de corta duración a los estímulos osmóticos, térmicos, químicos o mecánicos. Cuando existe un factor etiológico específico que causa la sensibilidad (caries, fracturas, microfiltraciones, tratamiento restaurador reciente), los dientes con pulpa vital pueden tener síntomas idénticos a la hipersensibilidad dentinaria. Aunque, si aparecen en estas situaciones, es apropiado un diagnóstico de pulpitis reversible.
Diagnóstico:
Es necesaria una historia clínica detallada, junto a un examen clínico y radiográfico. El diagnóstico definitivo es más difícil cuando coexisten causas clínicas de pulpitis reversible y una dentina expuesta.
Tratamiento:
Podemos reducir la hipersensibilidad dentinaria:
- Disminuyendo la permeabilidad de los túbulos expuestos (aplicación de resinas, fluoruros y una fina capa de barniz, sales de oxalato, radiación láser...);
- Reduciendo la sensibilidad de las fibras nerviosas dentinarias con geles, dentífricos o colutorios desensibilizantes (con nitrato potásico, flúor...).
Teoría hidrodinámica de la hipersensibilidad dentinaria (de Brännström)
La zona de túbulos dentinarios mejor inervada se encuentra cerca de los cuernos pulpares; muchos de ellos contienen fibras nerviosas. Estas fibras nerviosas están muy próximas a los odontoblastos pulpares, aunque las conexiones directas no son evidentes. Estos dos tipos de células podrían estar relacionados con conexiones biomecánicas y participar en la transmisión de estímulos sensoriales.La teoría hidrodinámica de Brännström postula que el movimiento de fluidos a través de los túbulos dentinarios provoca dolor. Estímulos como el frío, el desecado o los dulces, pueden producir movimiento del fluido dentinario. Este movimiento provocaría la estimulación de las fibras nerviosas nocioceptivas localizadas en la interfase pulpa-dentina.
Efectos de la inflamación pulpar en la sensibilidad dentinaria
La respuesta a la estimulación dentinaria no sólo aumenta con la exposición de los túbulos dentinarios; también aumenta con la presencia de mediadores inflamatorios. Por ello, la inflamación pulpar (pulpitis) por caries, traumatismos o microfiltraciones predispondría al diente a incrementar su sensibilidad dentinaria, reduciendo el umbral de activación nerviosa y aumentando el área de túbulos dentinarios inervados.Pulpitis reversible
La pulpitis reversible implica una pulpa inflamada que conserva la vitalidad, y que mantiene la capacidad reparadora suficiente para recuperar la salud si se elimina el irritante que la causa.Clínica:
Dolor agudo a la aplicación de estímulos térmicos o/y osmóticos. Al quitar el estímulo la pulpa permanece asintomática.Diagnóstico:
Evidencia de caries dental, restauración fracturada, tratamiento restaurador reciente o cúspides fisuradas. Durante las pruebas de vitalidad la pulpa reacciona más al frío que los dientes normales, y con mayor rapidez que al calor. La percusión suele ser negativa.Radiográficamente el espacio del ligamento periodontal y la lámina dura son normales.
Tratamiento:
La eliminación de la causa de irritación debe hacer que cedan la inflamación de la pulpa y los síntomas.
- Caries: eliminación de la caries y restauración del diente.
- Tratamiento restaurador reciente: Se debe ajustar la oclusión para eliminar el traumatsimo oclusal como causa de molestias (no es causa de pulpitis irreversible). Debemos permitir que el diente se recupere durante varias semanas antes de considerar la necesidad de un tratamiento endodóntico.
- Microfiltración o fractura de la restauración: eliminación de la antigua restauración y realización de una nueva.
Síndrome del diente fisurado:
Consiste en la fractura incompleta de un diente cuya pulpa conserva la vitalidad. Afecta a esmalte y dentina, y en algunos casos, a la pulpa dental.Una fractura incompleta fina del diente puede dar lugar a dolor pulpar.
Cuando algunas partes de la corona se separan por las fuerzas de la oclusión, la dentina queda expuesta de forma momentánea y como resultado del movimiento hidrostático del líquido dentro de los túbulos, el paciente experimenta dolor. Según el nivel de la fisura, el paciente puede tener síntomas de hipersensibilidad, de pulpitis irreversible, o la pulpa puede experimentar necrosis.
Clínica:
Dolor a la masticación, con patrones variables de dolor referido y sensibilidad a los cambios térmicos. El síntoma más común es el dolor agudo que ocurre al liberar la presión al dejar de morder. 1.4.1.4.2 Diagnóstico: Es un diagnóstico difícil ya que no se ve una causa evidente de patología. Nos ayudará hace morder al paciente una cuña; el dolor al soltar la presión constituye una indicación fuerte de la presencia de un diente fisurado. Se puede complementar con la ayuda de una luz de fibras ópticas que transilumine la línea de fractura, o con el empleo de colorantes (azul de metileno) que tiñan la fisura. Raramente se detectan las fisuras radiográficamente. Si la fisura se extiende a nivel radicular se puede observar un defecto periodontal, en forma de una bolsa estrecha y profunda adyacente a la fractura. Tendremos un sondaje periodontal aumentado en un solo punto. Seguramente la pulpa ya se habrá necrosado.
Tratamiento:
El tratamiento urgente consiste en la eliminación inmediata de los contactos oclusales del diente. El tratamiento definitivo intenta conservar su vitalidad con un recubrimiento cuspídeo completo para evitar la extensión de la fisura hacia la pulpa y la raíz. Si no tratamos el diente, la patología puede avanzar hacia una pulpitis irreversible o una necrosis; así como dar lugar a una fractura vertical radicular. En principio el síndrome del diente fisurado cursa con una patología pulpar reversible, por lo que el tratamiento de conductos está contraindicado. De hecho, cuando el proceso evoluciona a una patología pulpar irreversible (formalmente ya no sería un síndrome de diente fisurado), el tratamiento obliga ya a un tratamiento de conductos, y el pronóstico empeora notablemente, al perder la capacidad reparadora de la pulpa dental. Si el tratamiento de conductos se realiza sin ser necesario, lo cual es relativamente común por la dificultad diagnóstica de la entidad, el pronóstico es igual de malo que en los casos en que existe patología pulpar irreversible. Si se hace tratamiento de conductos, el diente se acabará, con mucha probabilidad, rompiendo, en el lapso de meses a un par de años, y cabe por ello plantearse la idoneidad de proceder con el mismo.
No debe confundirse el síndrome del diente fisurado, que cursa con pulpitis reversible, con la fase siguiente, en la que ya existe muerte pulpar. Cuando existe una muerte pulpar en un diente con una fisura, el pronóstico endodóncico pasa a ser muy malo, por lo que realizar el tratamiento de conductos sólo se justifica como tratamiento temporal.
Pulpitis irreversible
La pulpitis irreversible puede ser aguda, subaguda (exacerbación leve de una pulpitis crónica) o crónica. La pulpa con inflamación aguda es sintomática, mientras que la pulpa con inflamación crónica es asintomática en la mayoría de casos.Pulpitis irreversible sintomática
A causa del entorno en que se encuentra la pulpa, una respuesta inflamatoria intensa puede conducir a un aumento perjudicial de la presión tisular, que sobrepase la capacidad de los mecanismos compensadores de la pulpa vital, impidiendo la recuperación de su salud. El proceso inflamatorio se extiende de forma circunferencial y progresiva a través de la pulpa, perpetuando el ciclo destructor.Clínica:
La intensidad de los síntomas clínicos varía según va aumentando la respuesta inflamatoria; dependerá del grado de presión intrapulpar y de la viabilidad de las fibras nerviosas.La pulpitis irreversible puede ocasionar un dolor agudo con la aplicación de estímulos térmicos, que persiste después de eliminar el estímulo (afectación inflamatoria de las fibras nerviosas A-delta).
Cuando cede el dolor exagerado puede persistir una molestia sorda de carácter pulsátil (afectación inflamatoria de las fibras nerviosas C nocioceptivas). El dolor espontáneo (no provocado) es también característico de la pulpitis irreversible. Si el dolor de la pulpa es prolongado e intenso, los efectos excitadores centrales pueden producir dolor referido. Cuando el dolor de las fibras C predomina sobre el de las fibras A-delta, el dolor es más difuso y disminuye la posibilidad de identificar el diente causal mediante pruebas de vitalidad.
En un diente con pulpitis irreversible a veces, el frío proporciona alivio del dolor intenso (por la vasoconstricción y disminución de la presión tisular). En ocasiones, los cambios de postura (tenderse o inclinarse hacia delante) provocan dolor (por aumento de la presión), lo que puede llegar a causar interrupciones del sueño.
Cuando, además, hay hipersensibilidad a la mordida, la pulpitis irreversible se acompaña de una periodontitis apical aguda. En este caso, la inflamación de la pulpa se ha extendido a los tejidos perirradiculares para producir una combinación de síntomas pulpares y perirradiculares.
Zona de dolor referido | Pulpa dental que inicia el dolor |
| Región frontal (frente) | Incisivos superiores |
| Zona nasolabial | Caninos superiores, premolares superiores |
| Región maxilar por encima de los molares superiores | Segundos premolares superiores, primeros molares superiores |
| Región temporal | Segundos premolares superiores |
| Zona mandibular por debajo de los molares inferiores | Segundo y tercer molares superiores |
| Oído | Molares inferiores. Ocasionalmente los segundos y terceros molares superiores |
| Región mentoniana | Incisivos, caninos y premolares inferiores |
| Zona media de la rama mandibular | Segundos premolares inferiores |
| Ángulo mandibular | Primer y segundo molares inferiores |
| Zona laríngea superior | Terceros molares inferiores |
| Premolares superiores | Caninos superiores |
| Molares superiores | Caninos superiores, premolares inferiores |
| Premolares inferiores | Caninos superiores, premolares superiores |
| Primer premolar inferior | Primeros y segundos molares inferiores |
Zonas donde suele referirse el dolor de los diferentes tipos dentarios
Diagnóstico:
La respuesta a las pruebas de vitalidad con estimulación térmica puede ser igual que en la pulpitis reversible, pero el dolor persiste después de quitar el estímulo. El calor intensifica la respuesta al progresar la inflamación, y el frío tiende a aliviar el dolor en las fases avanzadas de la pulpitis (Fibras A-delta no viables). La sensibilidad a la percusión indica una pulpitis irreversible con periodontitis apical aguda. Radiográficamente la zona periapical suele tener una configuración normal, aunque podemos observar un ligero ensanchamiento en las fases avanzadas de la pulpitis.Tratamiento:
La pulpitis irreversible requiere el tratamiento endodóntico. El ajuste de la oclusión reduce el dolor postoperatorio en pacientes cuyos dientes tienen inicialmente sensibilidad a la percusión, vitalidad pulpar, y dolor preoperatorio.
Dolor reflejo
La extensión de la respuesta inflamatoria al periápice facilita la localización del diente causal ya que el tejido periapical contiene receptores para el dolor y la presión (propiorreceptores). En cambio, el paciente tiene problemas para localizar el origen de una pulpitis aguda y crónica. La pulpitis irreversible puede referirse a otras zonas de la misma arcada o de la arcada opuesta, o también a estructuras alejadas del diente afectado.Características del dolor referido:
- El dolor es referido a la arcada opuesta del mismo lado únicamente por los dientes posteriores.No se registra dolor referido de los incisivos a los dientes posteriores, y viceversa.El dolor referido raramente procede de los dientes anteriores.El dolor referido no atraviesa la línea media.
Pulpitis irreversible asintomática
La pulpitis irreversible asintomática es una respuesta inflamatoria del tejido pulpar a un irritante. No produce dolor debido a la disminución de la presión intrapulpar por debajo del umbral de los receptores para el dolor. Esto es debido a que los productos de la zona exudativa:
- Drenan hacia la lesión cariosa.Son absorbidos por la circulación venosa o linfática.Se diseminan a una zona de tejido adyacente.Usan cualquier combinación de estas vías para no elevar la presión.Puede representar la conversión de la pulpitis irreversible sintomática a un estado latente.
Tratamiento:
El tratamiento de las pulpitis irreversibles asintomáticas, igual que el de las sintomáticas, es la endodoncia.Pulpitis reversible | Pulpitis irreversible |
| Sensibilidad o molestia ligera Duración corta o sensación de latigazo No severo Episodios de molestia poco frecuentes Sólo raramente molesta al morder, salvo que el diente esté además fracturado, o bien la restauración esté suelta y afecte a la oclusión Puede acabar en irreversible si no se elimina la causa Los síntomas suelen desaparecer inmediatamente o a poco de eliminar la causa Las causas más comunes son dentina expuesta, restauraciones fracturadas, restauraciones recientes, ataque inicial de caries o caries rápidamente progresiva, oclusión alterada. | Puede haber o no dolor Suele existir una historia de dolor previo El dolor suele ser de moderado a severo Con frecuencia el dolor ees espontáneo El dolor se hace cada vez más frercuente, hasta llegar a ser continuo El dolor con frecuencia se reduce, con episodios de reagudización El paciente con frecuencia precisa de analgésicos La estimulación térmica con frecuencia desencadena un dolor sordo severo Suelen identificarse estímulos específicos o múltiples El dolor irradia, o es difuso, o puede ser localizado Hay historia de traumatismos, restauraciones grandes, enfermedad periodontal o caries extensa recurrente Puede no haber cambios radiográficos, o presentar calcificaciones, reabsorciones o radiolucideces |
Pulpitis irreversible asintomática abierta
Inflamación pulpar crónica que se caracteriza por la formación de un absceso en el punto de exposición cariosa.
No produce dolor. Aunque éste puede aparecer si los alimentos impactados dificultan el drenaje o se produce una inoculación repentina de contaminantes en el tejido pulpar. Esto daría lugar a una pulpitis sintomática.
Pulpitis hiperplásica
A veces, la irritación crónica de bajo grado, con abundante vascularización, típica de personas jóvenes, da lugar a un crecimiento rojizo, con forma de coliflor, del tejido de la pulpa a través y alrededor de una exposición cariosa. Esta proliferación de tejido granulomatoso se conoce como pólipo pulpar, y suele recubrirse por epitelio de la mucosa oral.El pólipo contiene pocas fibras nerviosas, por lo que es relativamente insensible al tacto. Aunque sangra fácilmente al sondar la cavidad. Es indoloro. Las pruebas térmicas y eléctricas pueden dar respuestas normales. Y tampoco se aprecian signos radiográficos periapicales. Antes de iniciar el tratamiento de conductos es necesaria la eliminación del pólipo con una cureta afilada.
Pulpitis asintomática cerrada
Pulpitis secundaria a una intervención operatoria, un traumatismo o una lesión periodontal. No hay por tanto exposición por caries. Si el daño pulpar es mínimo, la pulpitis crónica incipiente puede remitir.Reabsorción interna
Situación indolora, originada por células osteoclásticas, que producen destrucción de la dentina. Se desconoce su etiología exacta (se consideran los traumatismos, pulpitis crónica persistente...).Suele ser un hallazgo radiográfico casual. Si no se identifica a tiempo puede perforar la raíz. Antes de perforar la corona, la reabsorción se puede detectar como una mancha rosada en la zona. Sólo la necrosis pulpar o el tratamiento endodóntico prevendrán la destrucción del diente, ya que la reabsorción interna cesa una vez que muere el tejido pulpar.
Necrosis
Significa muerte de la pulpa. Es la evolución de una pulpitits irreversible no tratada, una lesión traumática o cualquier circunstancia que origine interrupción prolongada del suministro de sangre a la pulpa. La necrosis pulpar puede ser total o parcial (más común en dientes multirradiculares).Clínica:
No existen verdaderos síntomas de necrosis pulpar ya que, en esta fase, las fibras sensoriales de la pulpa están destruídas. Sin embargo, se puede originar dolor en los tejidos perirradiculares, inflamados a causa de la degeneración pulpar.Cuando la necrosis es parcial, pueden existir varios síntomas, debido a la persistencia de tejido vital en una porción del conducto radicular.
Diagnóstico:
La necrosis total no produce dolor en el diente. No existe movilidad. La palpación y la percusión son negativas, y los hallazgos radiográficos normales (a no ser que exista una inflamación periapical concomitante). Las pruebas de vitalidad no dan ninguna respuesta. Puede observarse un cambio en la coloración del diente.Tratamiento:
La necrosis pulpar requiere el tratamiento endodóntico del diente.PATOLOGÍA PERIAPICAL
Periodontitis periapical sintomática
Son respuestas inflamatorias del tejido conjuntivo periapical a irritantes pulpares. Se produce dolor como consecuencia del gran aumento de presión intraperiapical.Periodontitis apical aguda
Inflamación incipiente dolorosa de los tejidos periapicales producida por contaminantes que proceden del conducto radicular (También puede ser una inflamación resultado del traumatismo mecánico o químico causado por instrumentos o materiales endodónticos, o el traumatismo de las superficies oclusales provocado por hiperoclusión o bruxismo.)Clínica:
Dolor sensible a la percusión. En estas fases iniciales no suele observarse hinchazón, pero si se presiona con fuerza sobre el extremo radicular se puede obtener una respuesta dolorosa positiva.Las pruebas de vitalidad son negativas, aunque en las fases iniciales, podemos obtener respuestas positivas debido a la resistencia de las fibras nerviosas tipo C.; en dientes multirradiculares también pude suceder ya que diferentes conductos se pueden encontrar en diferentes grados de afectación.
Aunque exista periodontitis periapical aguda, el ligamento priodontal puede estar dentro de los límites normales, o mostrar solo un ensanchamiento ligero, radiográficamente.
Tratamiento:
Tratamiento endodóntico. Después de la endodoncia se puede producir una periodontitis apical, como resultado del traumatismo de los tejidos perirradiculares, o de la respuesta inflamatoria frente a los detritus extruidos al periápice. Si se ha eliminado todo el tejido del sistema de conductos es preferible administrar analgésicos. La periodontitis apical causada por oclusión traumática, origina con frecuencia dolor al morder, comer o al ocluir los dientes. Muchas veces se habrá colocado una restauración reciente con contacto alto. El tratamiento incluye el ajuste de la oclusión para eliminar el contacto prematuro.
Absceso apical agudo
Respuesta inflamatoria avanzada, con exudado, de los tejidos periapicales causada por contaminantes procedentes del conducto pulpar que producen cantidades constantemente crecientes de exudado inflamatorio (edema), infiltración leucocitaria y supuración. Constituye el resultado de la exacerbación de la periodontitis apical aguda en una pulpa necrótica.Clínica:
Dolor palpitante, frecuentemente intenso y continuo, que se acompaña a menudo de una sensación localizada de plenitud. El paciente puede presentar fiebre. A menos que se establezca una vía de drenaje, la respuesta exudativa puede extenderse de forma difusa, creando zonas periféricas de celulitis.La inflamación periapical de los incisivos puede producir una hinchazón de los tejidos blandos labiales; en los caninos superiores puede afectar a los tejidos del ala e la nariz; y en los premolares superiores puede producir hinchazón palpebral.
Diagnóstico:
Los tejidos blandos vestibulares pueden inflamarse y volverse sensibles a la palpación. La reabsorción del hueso cortical superpuesto y la localización de la masa supurante bajo la mucosa producen una hinchazón. La tumefacción puede ser localizada o difusa (celulitis), fluctuante o firme.El diente responsable es sensible a la percusión, puede tener un ligero aumento de la movilidad y las pruebas de vitalidad son negativas. Radiográficamente se puede observar desde una ausencia total de cambios, si la inflamación es muy rápida, hasta una radiolucidez delimitada.
Tratamiento:
Siempre que sea posible, debemos dejar drenar el absceso a través del conducto (a veces es necesario instrumentar hasta una lima nº 30 para que drene). El drenaje se facilitará mediante una presión digital suave en la mucosa adyacente a la tumefacción y la aspiración positiva de la cámara de la pulpa Si no es posible terminar el tratamiento de conductos, debemos dejar una medicación intraconducto y cerrarlo con una obturación provisional. La incisión y el drenaje a través de los tejidos tienen pocas indicaciones (inaccesibilidad al ápice a través de los conductos). Y siempre que la hinchazón esté localizada y tenga una consistencia fluctuante.Si se consigue el drenaje se considera innecesario el tratamiento antibiótico en pacientes con tumefacciones localizadas. Se considera apropiado usar un antibiótico sistémico para cualquier tumefacción difusa; en pacientes inmunodeprimidos y en pacientes con signos sistémicos de enfermedad (fiebre, malestar general...).
Absceso fénix
Absceso doloroso que deriva de una periodontitis apical crónica preexistente al quedar contaminada o infectada por elementos procedentes del conducto radicular necrótico o endodonciado.Diagnóstico:
Los síntomas del absceso fénix y los del absceso apical agudo son idénticos. Cuando se aprecia una radiotransparencia periapical extensa, la lesión se denomina absceso fénix.Periodontitis periapicales asintomáticas
Respuestas defensivas inflamatorias del tejido periapical ante un irritante pulpar. No producen dolor debido a la disminución de la presión intraperiapical, por debajo del umbral.Clínica:
Lesión periapical asintomática, que sólo se manifiesta en las radiografías.Diagnóstico:
Tanto la percusión como las pruebas de movilidad dan resultado negativo. Muchas veces, el paciente dirá que aunque el diente no le duele, lo siente “diferente” o “hueco” a la percusión. A veces se observa movilidad debido a una gran pérdida de hueso perirradicular. Con frecuencia se observa un cambio de coloración debido a la pérdida de translucidez, la hemolisis de eritrocitos o la descomposición de tejido pulpar. Todas las pruebas de vitalidad son negativas, ya que las fibras nerviosas son inviables. Los dientes polirradiculares pueden dar respuestas positivas cuando conservan tejido nervioso viable en uno de sus conductos. Radiográficamente se puede observar una zona radiolúcida grande o pequeña, difusa o circunscrita. La inflamación y destrucción son siempre mayores que lo que se observa en las radiografias. Es imposible diagnosticar lesiones periapicales con mayor o menor exactitud sin una biopsia, aunque los quistes son más frecuentes entre las lesiones de mayor tamaño.Tratamiento:
Endodoncia. A veces será necesario el abordaje quirúrgico (quistes verdaderos).Periodontitis apical crónica incipiente
Esta respuesta crónica del tejido conjuntivo periapical a algún irritante pulpar se caracteriza por un ligero ensanchamiento del espacio periodontal apical.Tratamiento
Endodoncia. Su objetivo consiste en suprimir el irritante del conducto y mantenerlo alejado mediante una obturación tridimensional.Si no se suprimen los contaminantes pulpares, la respuesta se intensifica hasta convertirse en una de las formas agudas o crónicas avanzadas.
Granuloma periapical
Forma más avanzada de periodontitis apical crónica. Desarrollo de un tejido de granulación como respuesta a la irritación pulpar mantenida. Si los contaminantes pulpares invaden este tejido se forma un absceso agudo (a. Fénix).Tratamiento:
Endodoncia. Si eliminamos la necrosis y la infección de los conductos radiculares, el granuloma puede completar su cicatrización y reparación.Absceso periapical crónico (periodontitis apical supurante)
Aparición de un flemón y formación activa de pus que drena a través de un trayecto sinusal. Se suele desarrollar a partir de una periodontitis apical crónica, aunque también puede ser secundario a un absceso periapical agudo que ha encontrado una vía de salida y drena a través de la mucosa oral.
Diagnóstico:
Se realizará una radiografía con una gutapercha del nº 35 a través de la fístula para conocer el origen de la lesión.
Tratamiento:
Endodoncia.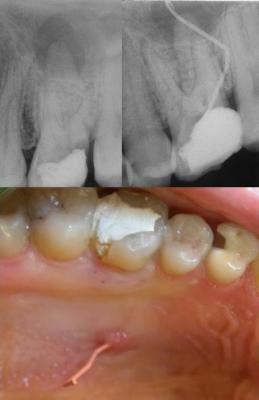
Molar superior que presenta una fístula palatina y una imagen radiolúcida periapical. Se coloca una punta de gutapercha del calibre 30 en el trayecto fistuloso, y se toma una radiografía, para ratificar que el origen de dicho trayecto está en el periápica aparentemente causal.
Quiste
Respuesta inflamatoria crónica del periápice que se desarrolla a partir de lesiones crónicas con tejido granulomatoso preexistente. Pero no todas las lesiones de periodontitis apical crónica se transforman en quistes. Se caracteriza por la presencia de una cavidad central recubierta por epitelio y llena de líquido, rodeada por tejido granulomatoso y una cápsula fibrosa periférica.Existen dos categorías distintas de quistes radiculares:
- Quiste apical verdadero: cavidad completamente encerrada dentro de una mucosa epitelial.Quiste apical en bolsa: cavidad revestida por epitelio, pero abierta a los conductos radiculares.
Tratamiento:
Es probable que un quiste periapical en bolsa cicatrice después e la terapia endodóntica convencional. Sin embargo, la presencia de un quiste periapical verdadero puede ser una de las causas de fracaso endodóntico (este tipo de lesiones tienden a la autoperpetuación ya que no dependen de la presencia de irritantes en el conducto radicular). En estos casos será necesaria la cirugía periapical.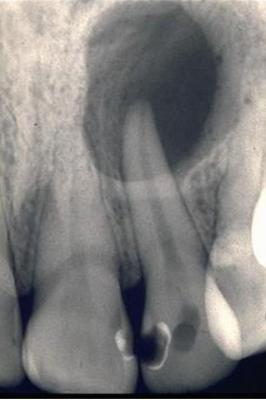
Lesión periapical en el diente 2.2. Pese a que la apariencia puede inducir a pensar en un quiste, la existencia de éste sólo puede ser confirmada por medio del estudio anatomopatológico. Jamás puede ser diagnosticado sólo en base a la radiografía.
Osteítis condensante (osteítis esclerosante, osteosclerosis periapical)
Respuesta del hueso periapical a una irritación pulpar de bajo grado y prolongada, que se manifiesta como un aumento en la densidad del hueso periapical. Esta patología se observa con mayor frecuencia en personas jóvenes alrededor de los ápices de dientes mandibulares con caries extensas, grandes restauraciones; y pulpas vitales crónicamente inflamadas, o necróticas.
Clínica:
La osteítis condensante puede manifestarse con síntomas y signos diversos debido a que se relaciona con una gran variedad de lesiones pulpoperiapicales. Según la intensidad de la causa que la provoca puede ser asintomática, o estar asociada a una historia de dolor y molestias.Diagnóstico:
Con frecuencia se trata de una lesión asintomática que se descubre en exámenes radiográficos rutinarios. Según el grado de afectación pulpar las pruebas de vitalidad podrán ser normales, aumentadas o negativas (en casos de necrosis pulpar).Tratamiento:
Dependiendo de la causa de la patología se debe seguir un protocolo de tratamiento, basado en los signos y síntomas del paciente. Si es asintomática y benigna no requiere tratamiento de conductos.El tratamiento endodóncico puede producir la recuperación de la trabeculación ósea normal, con desaparición de la zona radiopaca.
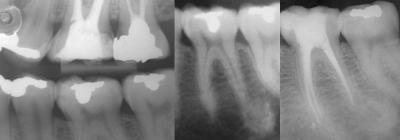
En la aleta de mordida se aprecia una obturación oclusal que pudiera ser cercana a las astas pulpares. Al tomar una radiografía periapical, se aprecia una imagn osteocondensante alrededor de la raíz distal del diente 3.6. Decidio un diagnóstico de osteitis condensante, se opta por realizar un tratamiento de conductos. A los seis meses del tratamiento se observa una reducción significativa de la zona radiodensa.
muy buena y completa información, saludos estimados colegas y si no les importa citare su post en otras página que conosco saludos nuevamente y gracias por tomarse la molestia de escibir por nosotros les dejo mi página --> dentistas en cancun
ResponderEliminar